Gedanken zum Tag
Glück
Will Smith als Chris Gardner sagt im Hollywood-Film „Das Streben nach Glück“ (2006) zu seinem Sohn: „Hey, lass dir von niemandem je einreden, dass du was nicht kannst.
Auch nicht von mir! Okay?
Wenn du einen Traum hast, musst du ihn beschützen.
Wenn andere was nicht können, versuchen sie dir immer einzureden, dass du’s auch nicht kannst…
Wenn du was willst, dann mach es!
Basta!“
Glück ist ein beseeltes Empfinden und die innere Überzeugung, auf dem richtigen Weg zu sein.
Um innerlich frei zu sein, ist es wichtig, Scheinsicherheiten aufzugeben.
Nur dann sind Veränderung und Bewegung möglich. Viele Menschen harren jahrelang in Jobs oder Beziehungen aus, die für sie eigentlich keinen Sinn und keine Freude machen.
Viele von ihnen haben sogar innerlich gekündigt.
Viele Menschen sind sich nicht bewusst, dass sie fähig sind, Neues und Großes zu vollbringen, weil sie im Mittelmaß gefangen sind.
Sie sind mittelmäßig glücklich.
Sie sind mittelmäßig stolz.
Sie sind mittelmäßig erfolgreich und mittelmäßig gut in fast allem, was sie tun.
„Erfolg ist aber nicht durch das Mitagieren, sondern ausschließlich durch das Voranmarschieren realisierbar.“
Mut man selbst zu sein und zu sich selbst zu stehen, ist der erste Schritt zum eigenen Glück.
-----------------------------------------------------------------------------------
Parkinson
Muskelsteifigkeit und Zittern haben der Parkinsonerkrankung die umgangssprachliche Bezeichnung Schüttellähmung eingetragen. Tatsächlich sind die Symptome von Parkinson vielgestaltiger. Heilbar ist diese Erkrankung des Gehirns leider noch immer nicht. Eine frühe Diagnose aber hilft, eine Behandlung einzuleiten, die die Lebensqualität verbessert.
Synonyme
Paralysis agitans, Parkinson-Krankheit, Schüttellähmung
Definition
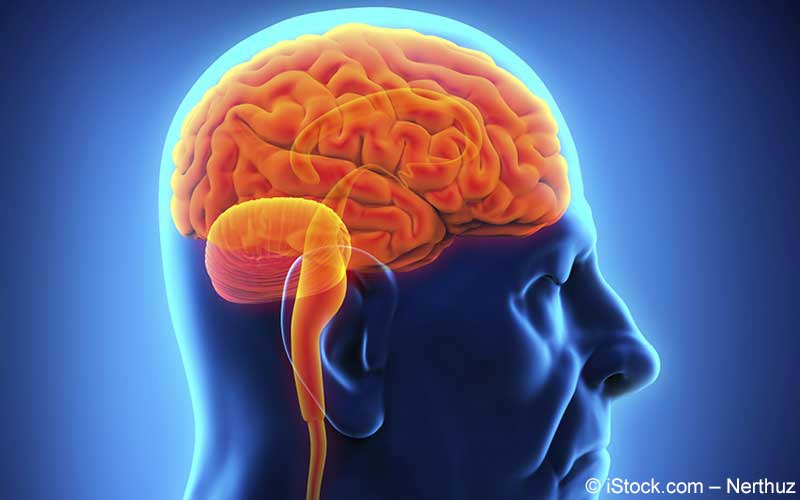
Parkinson ist die Abkürzung des Fachbegriffs Morbus Parkinson. Andere Bezeichnungen dieser Erkrankung sind Paralysis agitans, Parkinsonkrankheit oder Schüttellähmung. Der Begriff "Schüttellähmung" ist jedoch irreführend. Parkinson lähmt nicht im eigentlichen Sinn, sondern vielmehr werden Bewegungen gehemmt, was letztlich auch zu einer Bewegungsarmut führt.
Parkinson ist eine Erkrankung des Gehirns. Dabei kommt es zu einem fortschreitenden Verlust der dopaminproduzierenden Nervenzellen in der Substantia nigra, der schwarzen Hirnsubstanz. Dopamin ist ein Botenstoff (Neurotransmitter). Nervenbotenstoffe wie Dopamin sind chemische Substanzen, die für Erregungsweiterleitung in den Nervenfasern wichtig sind. Infolge des Dopaminmangels gerät das Gleichgewicht aller Botenstoffe durcheinander, wodurch die typischen Symptome bei Parkinson entstehen. Parkinson schreitet zeitlebens fort und ist bislang nicht heilbar.
Häufigkeit
Die Häufigkeit von Parkinsonerkrankungen hat in den vergangenen Jahrzehnten vor allem wegen der steigenden Lebenserwartung stark zugenommen. Die Deutsche Parkinson Gesellschaft geht von etwa 280.000 Parkinsonkranken in Deutschland aus.
Je nach Studie wird die Parkinsonhäufigkeit mit einem Anteil zwischen 0,3 und 0,5 Prozent der deutschen Gesamtbevölkerung angegeben. Diese sogenannte Prävalenz steigt mit dem Alter stark an. Sie verdoppelt sich bei Menschen zwischen 60 und 80 Jahren auf bis zu 1 Prozent. Bei den über 80jährigen beträgt die Prävalenz bis zu 2 Prozent.
Die Häufigkeit der Neuerkrankungen (Jahresinzidenz) wird in aktuellen Studien mit 11 bis 19 Fällen je 100.000 Einwohner und Jahr angegeben. Der Häufigkeitsgipfel liegt im Alter zwischen 55 und 65 Jahren. Bei Menschen unter 45 Jahren beträgt die Inzidenz weniger als 1 Neuerkrankung pro Jahr und 100.000 Einwohner.
Symptome
Das auffälligste Symptom von Parkinson ist die Kombination von verlangsamten Bewegungen und Zittern, die der Krankheit die Bezeichnung Schüttellähmung eingetragen haben. Mediziner unterscheiden die folgenden 4 Leitsymptome:
- verlangsamte Bewegung bis völlige Bewegungslosigkeit als Hauptsymptom
- versteifte und starre Muskulatur (Rigor)
- Muskelzittern (Tremor)
- gestörte Halte- und Stellreflexe (posturale Instabilität).
1. Bewegungsverlangsamung (Bradykinesie)
Die für Parkinson typischen Bewegungsverlangsamungen zeigen sich auf vielfältige Weise. In der Regel ist zunächst der Schulter-Arm-Bereich betroffen. Bei vielen Parkinson-Patienten schwingt beispielsweise ein Arm beim Gehen und Laufen zunächst nur etwas weniger mit als der andere Arm. Dazu kommen häufig einseitige Arm- und Schulterschmerzen. Im Verlauf der Erkrankung fallen diese und andere Störungen der Bewegungsabläufe immer deutlicher aus.
Bewegungen wie Drehen, Aufstehen oder Gehen können nicht mehr wie selbstverständlich ausgeführt werden, sondern erfordern eine große Willensanstrengung – und fallen zunehmend schwerer. Spontane und unwillkürliche Bewegungen werden immer seltener. Bei fortschreitender Erkrankung werden die Schritte immer kleiner und der Gang schlurfend. Typisch ist auch eine immer weiter nach vorne gebeugte Körperhaltung.
Die Bewegungseinschränkungen betreffen aber bei Weitem nicht nur den Gang. Vielmehr sind alle Muskelaktivitäten betroffen. Auffallend ist weiterhin die zunehmend kleiner werdende Handschrift (Mikrographie). Auch Gesichtsmimik, Gesichtsbewegungen und -regungen nehmen ab (Hypomimie). Aufgrund des verminderten Muskelspiels im Gesicht wirkt das Antlitz starr, es kommt zum sogenannten Maskengesicht. Des Weiteren sind Sprechstörungen möglich. Die Sprache verflacht, wird monotoner, leiser und undeutlicher (Mikrophonie). Aufgrund von Schluckstörungen speicheln viele Parkinson-Kranke vermehrt (Pseudohypersalivation). Das Essen fällt ihnen schwer und sie verschlucken sich häufig.
Am Ende der Parkinsonentwicklung steht nicht selten eine nahezu völlige Bewegungslosigkeit (Akinese).
2. Muskelstarre (Rigor)
Zweites Leitsymptom von Parkinson ist zunehmende Muskelstarre. Mediziner sprechen von Rigor. Die Muskelstarre tritt zunächst häufig einseitig auf und betrifft üblicherweise zuerst die Schulter- und Nackenmuskeln. Diese Beschwerden werden oft als Muskelverspannungen fehlgedeutet und führen die Betroffenen zum Orthopäden. Die für Parkinson typische Versteifung bezeichnen Ärzte als Zahnradphänomen. Dabei ist keine flüssige Bewegung mehr möglich, wenn der Arzt versucht, den Arm des Betroffenen zu strecken. Vielmehr verläuft die Streckung ruckartig und abgehackt, so als würde man ein Zahnrad bewegen. Körpernahe Muskeln sind oft stärker betroffen als körperferne Muskelgruppen (axialer Rigor). Mitunter ist zu beobachten, dass Parkinson-Kranke ihre Finger aneinanderreiben - so als würden sie Münzen zählen. Auch lässt die manuelle Geschicklichkeit immer weiter nach.
3. Zittern (Tremor)
Das 3. Leitsymptom von Parkinson ist das typische Zittern. Dieser Tremor beginnt ebenfalls häufig einseitig. Zunächst zittern Parkinson-Patienten nur langsam und im Ruhezustand. Dabei schlagen die Hände, im weiteren Verlauf auch die Füße, langsam und rhythmisch vor sich hin. Typischerweise verschwindet das Zittern bei einer Bewegung oder im Schlaf.
4. Haltungsinstabilität
Aufgrund gestörter Stellreflexe können Parkinson-Patienten ihren Körper nicht mehr stabil aufrechthalten. Die Ausgleichsbewegungen fehlen, sodass eine zunehmende Gang- und Standunsicherheit zu beobachten ist (posturale Instabilität). Daraus resultiert eine große Angst, zu fallen. Bei Wendemanövern oder Drehen um die eigene Achse fangen Betroffene an zu trippeln und brauchen viele kleine Schritte, um die Bewegung auszuführen. Je unebener Untergrund und Bodenbeschaffung sind, umso schwieriger fällt ihnen das Gehen.
Weitere Symptome von Parkinson
Neben den Leitsymptomen gibt es noch viele weitere Anzeichen bzw. Begleiterscheinungen von Parkinson wie sensible, psychische, vegetative und kognitive Störungen. Typisch sind beispielsweise ein verminderter Geruchssinn oder Riechstörungen mit der Wahrnehmung von nicht vorhandenen schlechten Gerüchen. Geruchsstörungen sind auch schon lange vor Ausbruch der Erkrankung möglich. Missempfindungen (Dysästhesien) auf der Haut oder fettig-glänzende Gesichtshaut infolge von erhöhter Talgproduktion (Salbengesicht) sind weitere Begleiterscheinungen von Parkinson. Zudem verursacht das Ungleichgewicht der Nervensteuerung nicht selten Störungen der Kreislaufregulation und Blasenfunktionsstörungen.
Psychische Symptome von Parkinson
Dopamin spielt nicht nur eine wesentliche Rolle bei der Bewegungssteuerung. Der Mangel an Dopamin macht sich auch durch unterschiedlichste psychische Auffälligkeiten bemerkbar. Symptome wie Depressionen, Angststörungen oder Schlafstörungen treten sehr oft deutlich vor den typischen Bewegungsstörungen auf.
Ein Beispiel dafür sind sogenannte REM-Schlafverhaltensstörungen. Bei dieser Schlafstörung schlagen die Betroffenen nachts um sich, schreien, kratzen oder beißen. Nach Angaben der Uniklinik Marburg entwickeln bis zu 80 Prozent der Menschen mit einer REM-Schlafverhaltensstörung innerhalb von 10 bis 15 Jahren eine Parkinsonerkrankung mit Bradykinesie, Rigor und Tremor.
Ursachen
Ursache der Parkinsonsymptomatik ist der Verlust von dopaminproduzierenden Nervenzellen in der schwarzen Hirnsubstanz, der sogenannten Substantia nigra im Mittelhirn. Infolgedessen kommt es zu einem fortschreitenden Mangel des Nervenbotenstoffes Dopamin. Dieser Dopaminmangel wiederum beeinträchtigt das empfindliche Gleichgewicht weiterer Nervenbotenstoffe im Gehirn und im gesamten Organismus.
Bei der Suche nach der Ursache von Parkinson hingegen tappt die Medizin weitgehend im Dunkel. Als erwiesen gilt bislang lediglich, dass in gut einem Fünftel der Fälle von Parkinson eine erbliche Komponente beteiligt ist. Die Parkinsonforschung hat bislang 13 Gene bzw. genetische Formen von Parkinson identifiziert, die als PARK 1 bis PARK 13 bezeichnet werden.
Bei mehr als 80 % der Fälle weiß man aber nach wie vor nicht, warum es zum Absterben der dopaminproduzierenden Hirnzellen kommt.
Drogen als Risikofaktor
In medizinischen Fachkreisen wird diskutiert, ob es Faktoren gibt, die Parkinson begünstigen. Denkbar wären etwa Umweltgifte oder Drogen. Wissenschaftler der Universität von Utah fanden in einer Studie Hinweise darauf, dass Aufputschmittel wie Amphetamine das Risiko für Parkinson deutlich erhöhen könnten. Sie hatten Daten von 5.000 Amphetamin-Konsumenten mit 34.000 Datensätzen von drogenabstinenten Menschen verglichen. Das Ergebnis: 0,1 Prozent der abstinenten Untersuchten erkrankte während des Untersuchungszeitraumes an Parkinson. Bei den Amphetaminkonsumenten war die Erkrankungsrate mit 0,3 Prozent drei Mal so hoch.
Die Zahl der Amphetamin-Konsumenten steigt nach Angaben der Deutschen Hauptstelle für Suchtgefahren (DHS) seit Jahren. Demnach gelten 0,1 Prozent der erwachsenen Deutschen als abhängig, 0,7 Prozent als Amphetamin-Konsumenten.
Untersuchung
Für die Diagnose von Parkinson muss neben der charakteristischen Bewegungsverlangsamung mindestens eines der Leitsymptome nachgewiesen sein. Anschließend folgen in der Regel bildgebende Verfahren wie Computertomografie (CT) und Magnetresonanztomografie (MRT).
Eine weitere Möglichkeit ist die versuchsweise Gabe von Levodopa, einer Vorstufe des bei Parkinson fehlenden Nervenbotenstoffes Dopamin. Bessern sich die Symptome nach der Einnahme von Levodopa, auch L-Dopa genannt, ist Parkinson wahrscheinlich.
Behandlung
Bislang ist Parkinson nicht heilbar. Die Symptome können jedoch relativ gut behandelt werden. Die Parkinson-Therapie setzt sich aus mehreren Ansätzen zusammen: der medikamentösen Behandlung, Hirnschrittmachern und physikalischen Therapien sowie Psychotherapie.
Medikamentöse Therapie von Parkinson
Medikamente sollen vor allem den Dopaminmangel und das Ungleichgewicht der Nervenbotenstoffe ausgleichen. Mittel der Wahl ist Levodopa (L-Dopa), eine Dopaminvorstufe. Eine weitere Möglichkeit ist die Gabe von Dopaminagonisten. Diese Medikamente verstärken die noch vorhandene Dopaminwirkung. Typische Wirkstoffe sind die klassischen Mutterkornalkaloide Lisurid, Bromocriptin und Cabergolin sowie die neueren selektiven D2-Rezeptoragonisten wie Piribedil, Pramipexol und Ropinirol. COMT-Hemmer wie Entacapon und Tolcapon verringern Dopaminschwankungen. MAO-B-Hemmer wie Selegilin und Rasagilin bremsen den Dopaminabbau. Gegen Muskelzittern wurden früher häufig Anticholinergika wie Biperiden oder Bornaprin verordnet. Aufgrund vieler Nebenwirkungen geht der Einsatz dieser Arzneimittel bei Parkinson aber immer weiter zurück. Eine verbesserte Beweglichkeit kann mit Amantadin erreicht werden.
Hirnschrittmacher gegen Parkinsonsymptome
Reicht die medikamentöse Behandlung nicht mehr aus, können operative Verfahren erwogen werden. Dabei werden dem Betroffenen unter Vollnarkose sogenannte Hirnschrittmacher eingesetzt. Diese Geräte reizen über Elektroden bestimmte Hirnareale und lindern so die Symptome von Parkinson. Diese Hirnschrittmacher können fest programmiert sein oder es bleibt den Patienten nach einer Einleitungsphase überlassen, den Schrittmacher selbst zu steuern.
Komplementäre Behandlungsformen
Physiotherapie sowie krankengymnastische Übungen, Entspannungsverfahren, Sprach- und Schlucktraining sowie Ergotherapie helfen, um möglichst lange die Bewegungsunfähigkeit hinauszuzögern.
Psychotherapie gegen parkinsonbedingte Störungen
Immer mehr Experten raten dazu, mehr Augenmerk auf eine frühzeitige psychotherapeutische Behandlung von parkinsonbedingten seelischen Erkrankungen zu legen. Die gezielte Therapie von Depressionen oder Angststörungen trage dazu bei, den Verlauf von Parkinson günstig zu beeinflussen. Zudem steigere sie die Lebensqualität insgesamt.
Forschungsansätze in der Parkinsontherapie
Weltweit forschen Mediziner und Pharmaunternehmen nach neuen medikamentösen Therapien gegen Parkinson und andere alterungsbedingte neurologische Erkrankungen wie Alzheimer. Aber ob Stammzelltherapie, Immuntherapie oder Impfungen: Bislang zeichnen sich keine baldige Erfolge ab. Die Forschungsansätze sind von neuen Medikamenten noch viele Jahre entfernt.
Krankheitsverlauf
Der Verlauf von Parkinson ist indivduell sehr verschieden. Grundsätzlich gilt, dass die Erkrankung mit der Zeit voranschreitet. Aber auch das vollzieht sich bei jedem Menschen anders. Bei etwa einem Drittel bleibt es bei vergleichsweise schwach ausgeprägten Symptomen, die die Lebensqualität nur unwesentlich einschränken. Zuweilen entwickeln sich die Bewegungsstörungen aber stark und schnell. Bei anderen Menschen sind es vor allem die psychischen Begleitsymptome von Parkinson, die die Lebensqualität stark beeinträchtigen.
Die Lebenserwartung von Mesnchen mit Parkinson hingegen hat sich seit der Einführung der medikamentösen Therapie mit L-Dopa deutlich verbessert. Im Durchschnitt sterben Parkinsonkranke mit etwa 70 Jahren. Häufigste Todesursachen sind Herzkreislauferkrankungen, Tumorerkrankungen und Schlaganfälle. Damit entsprechen Lebenserwartung und Todesursachen fast der von Mesnchen gleichen Alters.
Vorbeugung
Da die Ursache von Parkinson bislang noch ungeklärt ist, können Sie Parkinson nicht gezielt vorbeugen. Andererseits gehört Parkinson aber zu den degenerativen neurologischen Erkrankungen. Daher könnte die rege Beanspruchung der Nervenzellen im Gehirn das Erkrankungsrisiko möglicherweise senken. Schaden kann es jedenfalls nicht, wenn man seine grauen Zellen trainiert und sein Gehirn mit unterschiedlichen Reizen stimuliert. Dabei helfen das Lösen von Kreuzworträtseln oder Sudoku, Reisen, Interesse für das Weltgeschehen und auch verschiedene Hobbys, die mit Lust und Freude betrieben werden.
Nach Ansicht des bekannten Göttinger Hirnforschers Gerald Hüther kommt es nicht drauf an, womit man das Hirn beschäftigt, wichtig sei vielmehr mit „Begeisterung, Leiderschaft und Freude aktiv zu bleiben“.
Autor: Charly Kahle
Stand: 04.04.2018
Neues Infoportal zur Männergesundheit
Montag, 27. Juli 2015
Köln – Ein neues „www.maennergesundheitsportal.de“ hat die Bundeszentrale für gesundheitliche Aufklärung (BZgA) vorgestellt. „Wenn Männer sich zu heiklen Themen wie Inkontinenz oder Erektionsstörungen informieren, dann am ehesten zunächst auf anonymem Wege im Internet. Das Männergesundheitsportal reagiert auf diesen Bedarf, indem es seriöse, verlässliche Antworten auf viele Männerfragen liefert“, erläutert die BZgA-Leiterin Heidrun Thaiss.
Das Portal gibt einen Überblick zu verschiedenen urologischen Erkrankungen. Die Autoren erklären Behandlungsmöglichkeiten und mögliche Vorbeugemaßnahmen. Darüber hinaus bietet der Themenbereich validierte Erkenntnisse zu männlichen Geschlechtshormonen und den Folgen eines Testosteronmangels. „Gut informiert lassen sich diese sensiblen Themen leichter ansprechen und ermutigen im Idealfall auch zum Arztbesuch“, so Thaiss. Auf dem Portal finden sich zudem Faktenblätter mit aktuellen Daten zur Männergesundheit in Deutschland.
zum Thema
Die BZgA hat für das Portal einen interdisziplinären Arbeitskreis Männergesundheit aufgebaut, der die Redaktion bei der Themenwahl und ihrer Aufarbeitung berät. „Die Inhalte dienen der allgemeinen Information und können die persönliche Beratung durch einen Arzt sowie durch qualifiziertes medizinisches Fachpersonal nicht ersetzen“, informiert die BZgA. © hil/aerzteblatt.de
Quelle: http://www.aerzteblatt.de/nachrichten/63614
--------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------
Beckenbodentraining: Therapie bei Blasenschwäche
Beckenbodentraining ist ein wesentlicher Teil der Inkontinenzbehandlung, denn eine überstrapazierte Beckenbodenmuskulatur kann zu einer Blasenschwäche führen. Auch Frauen, die noch keine Blasenschwäche haben, können mit regelmäßigem Training wirksam vorbeugen, zum Beispiel nach einer Schwangerschaft.
Die Physiotherapeutin Clarissa Bittner aus München hat in unserem Video die wichtigsten Gymnastik-Übungen zusammengestellt. Wichtig: Üben Sie regelmäßig, damit die Beckenbodenmuskulatur dauerhaft gekräftigt und stabilisiert wird.
Mit gezielter Gymnastik stärken Sie Ihre Beckenbodenmuskulatur.

Beckenbodentraining ist ein wesentlicher Teil der Inkontinenzbehandlung, denn eine überstrapazierte Beckenbodenmuskulatur kann zu einer Blasenschwäche führen. Auch Frauen, die noch keine Blasenschwäche haben, können mit regelmäßigem Training wirksam vorbeugen, zum Beispiel nach einer Schwangerschaft.
Beckenbodentraining: Therapie bei Blasenschwäche
Die Physiotherapeutin Clarissa Bittner aus München hat in unserem Video die wichtigsten Gymnastik-Übungen zusammengestellt. Wichtig: Üben Sie regelmäßig, damit die Beckenbodenmuskulatur dauerhaft gekräftigt und stabilisiert wird.
Ein Klick auf die Lupe vergrößert die Grafik: Schematische Darstellung des Beckenbodens
Die drei Muskelschichten des Beckenbodens
Der Beckenboden ist in drei Muskelschichten unterteilt: Die äußerste Schicht bilden die Schließmuskeln, die sich bei Frauen um die Harnröhre und um den After ziehen. Die zweite Schicht verläuft quer zu den Sitzbeinhöckern bis zum untersten Schambeinrand. Die dritte Schicht liegt oberhalb der beiden anderen und ist vorwiegend für die Hebefunktion des Beckenbodens verantwortlich.
"Es ist wichtig, die Übung drei Monate lang zu machen. Nach drei Monaten hat man die ersten Erfolge," erklärt Clarissa Bittner, spezialisierte Beckenboden-Physiotherapeutin. Beckenbodengymnastik wird bei Inkontinenz häufig als Therapie von Gynäkologen oder Urologen verordnet, die Kosten übernimmt meist die Krankenkasse. Lernen Sie die Übungen am besten unter Anleitung in einem Kurs.
von Redaktion: www.apotheken-umschau.de, aktualisiert am 09.06.2015
Geringere Polytrauma-Sterblichkeit in Kliniken mit hoher Fallzahl

Eine Analyse des "TraumaRegisters" der Deutschen Gesellschaft für Unfallchirurgie (DGU) durch Mediziner des Klinikums rechts der Isar der Technischen Universität München hat gezeigt, dass in Kliniken mit hoher Fallzahl an Unfallopfern eine geringere Sterblichkeit vorliegt. Die Studie wurde im "British Journal of Surgery" veröffentlicht.
39.289 polytraumatisierte Patienten aus insgesamt 587 Kliniken in Deutschland konnten in die Studie eingeschlossen werden. Von diesen 587 Krankenhäusern waren 98 überregionale Traumazentren (Level I), 235 regionale (Level II) und 254 lokale Traumazentren (Level III). Die Gesamtsterblichkeit der polytraumatisierten Patienten betrug 18,9 Prozent.
Für jedes Zentrum wurde zunächst die durchschnittliche Anzahl der behandelten polytraumatisierten Patienten pro Jahr ermittelt. Anschließend wurden sechs Untergruppen gebildet (1-19, 20-39, 40-59, 60-79, 80-99 oder mehr als 100 Schwerverletzte pro Jahr), die dann im Hinblick auf die tatsächliche und die erwartete Sterblichkeit analysiert wurden. Für die Berechnung der erwarteten, risikoadjustierten Sterblichkeit wurde ein äußert präzises Vorhersagemodel, der Revised Injury Severity Classification Score (RISC II), verwendet.
Innerhalb der Traumazentren mit einer hohen Anzahl an schwerstverletzten Patienten pro Jahr (mehr als 40 Patienten) war kein statistisch signifikanter Unterschied zwischen der tatsächlichen und der erwarteten Mortalität zu verzeichnen. Innerhalb der Untergruppen mit wenig polytraumatisierten Patienten pro Jahr (1-19 und 20-39) war die tatsächliche Sterblichkeit höher als die erwartete. Es scheint, dass sich eine Patientenfallzahl von 40 und mehr Patienten pro Jahr und Unfallklinik günstig auf das Überleben nach Polytrauma auswirkt. Der Effekt ist jedoch geringer als vermutet, resümieren die Autoren.
"Ziel der gegenwärtigen Diskussion ist es, die Behandlungsqualität an deutschen Traumazentren weiter zu verbessern. Hierzu können die gewonnenen Erkenntnisse in Zukunft bei der Strukturplanung von Unfallkliniken und der Patientenzuweisung durch Rettungsleitstellen einen Beitrag leisten", glaubt Ko-Autor Stefan Huber-Wagner. Stand 07.2015


